|
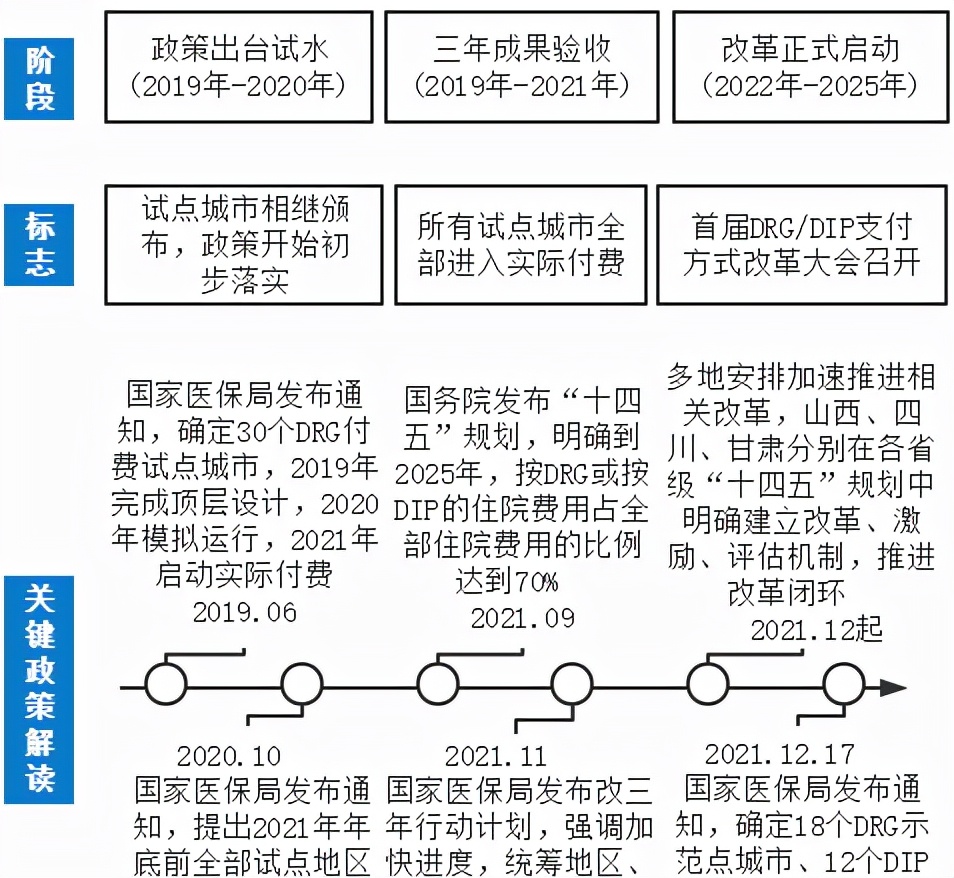
2021年11月,国家医疗保障局发布关于印发《DRG/DIP支付方式改革三年行动计划》的通知。预计到2024年底,全国所有统筹地区全部开展付费方式改革工作;到2025年底,DRG/DIP支付方式覆盖所有符合条件的开展住院服务的医疗机构,基本实现病种、医保基金全覆盖。 同年12月,首届CHS-DRG/DIP支付方式改革大会召开,以完成《“十四五”全民医疗保障规划》目标任务为宗旨,紧扣“精细化管理,高质量发展”战略,积极推进医保支付方式改革,标志着支付方式改革三年行动计划的正式启动,医保支付改革迈向成熟发展新征程。 试点收官、新征程启动,哪些重点不容错过?一文为您全面解析: 一、改革阶段要点解析

二、试点运行难点 包括数据编码不统一、运行进度落后、分组困难、数据流转不规范、技术应用受限、病案流程不完整、数据质量不达标、人员能力不足等问题。 
三、DRG/DIP基础建设 (一)配置病案管理专业力量队伍 统筹用好现有病案管理专业人才,采取招聘、引进、考调、跟岗、借调等方式,选优配强专业队伍;提升专业队伍的能力水平,通过“走出去,请进来”和借助第三方专业力量来增强DRG/DIP的专业知识、提升专业队伍的能力水平。 (二)及时上传医保结算清单 统一接口标准,根据国家医保结算清单规范,明确接口对接标准及质控规则,针对各地方试点医疗机构进行培训,统一口径,对上传数据过程中最易发生的常见问题进行解释说明;规定医疗机构医保结算清单数据上传时限,要求医疗机构在患者出院后7天内进行医保结算清单数据上传,超时上传的病例按监管考核办法进行结算;明确医疗机构医保结算清单上传次数,对医疗机构在医保结算清单上传冲销次数进行限制,同一份病例只允许冲销1次。 (三)持续完善本地目录 增加未入组的结算方式,以上年度所有未入组病案的平均分值作为依据进行病案结算;医疗保障部门每年动态调整本地病组,持续不断完善医疗机构的监督体制,保证支付改革试点的良性发展。 DRG/DIP落地进阶 (一)医疗机构解决问题 1.核心病组分组优先级问题 细化、补充核心病种病例入组的逻辑说明,以资源消耗的多少作为优先入组的依据。 2.核心病组目录问题 规范化手术操作名称,对同类分组进行合并。 3.综合病组问题 根据病例费用分布情况对综合组进行合理细分。 4.医疗机构信息化问题 把医疗机构信息化建设列入政府重点项目;医保部门和卫健部门及其医疗机构充分整合,加速推进信息化建设;充分利用现有的信息化资源为DRG/DIP使用,加快建设新的信息化系统。 (二)建立医疗机构管理体系 1.建立联席会议制度 地方医疗保障局牵头与地方卫生健康委员会、财政局、信息办等部门建立联席会议制度。 2.建立地方专家技术体系 从医疗机构、经办机构、高校聘请临床、医务、病案、医保、统计信息等专业人员建立专家库。 3.建立健全医疗机构等级系数评议机制 根据医疗机构实际运行情况进行权重和系数的动态调整,形成良性互动、共治共享的可持续环境。 4.建立DIP付费的监管考核体系 建立DRG/DIP付费监管体系;建立DRG/DIP付费考核体系;建立社会监督制度。 (三)完善医疗机构运营机制 1.完善医疗机构精细化管理相关专题培训 学习专家经验,快速提升本地医疗机构管理人员业务水平,平滑迁移医院管理模式。 2.地方医保局良性引导 配合医疗机构对月度结算问题进行详细案例分析,引导医疗机构做好月度结算,探索付费体系下医院精细化管理模式。 3.引入专业化DRG/DIP业务供应商 以信息化支撑+咨询服务的模式,建立院内标准化管理体系。 4.促进多方参与评价与争议处理 创新构建多方参与的评价机制;建立DRG/DIP争议处理机制。 医保结余多管齐下 (一)病组结构优化 DRG/DIP支付下医院住院收入⬆ = 总权重 * 费率 = 出院病例数 * CMI * 费率 = 占用床日数 / 例均住院日⬇ * CMI⬆ * 费率 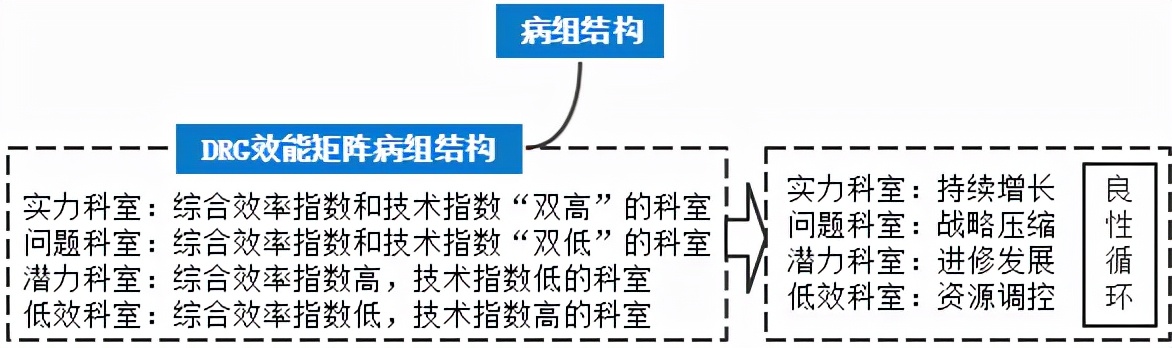
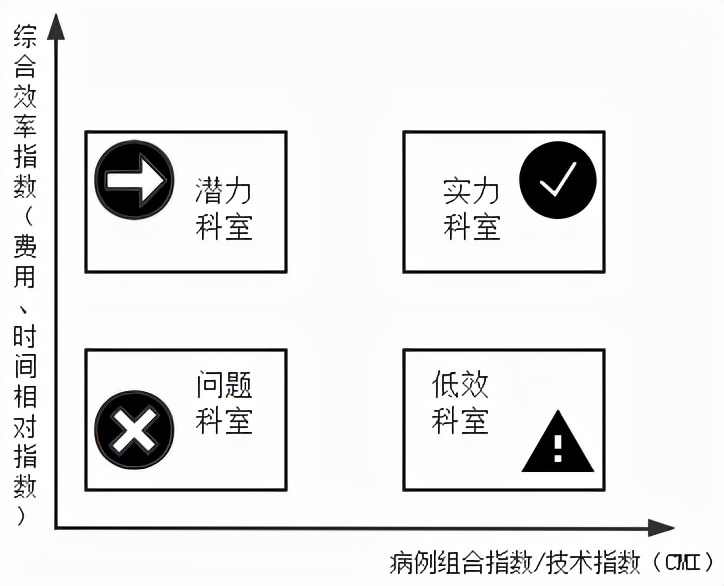
(二)费用结构优化 DRG/DIP支付部分收支结余⬆ = 总收入 - 【变动成本(药/耗/检/治费用) + 固定成本】 
(三)数据规范优化 1.无纸化病案首页内容质控 住院医生系统内填写病案首页,通过调用程序进行首页质控;将有问题的项目提醒医生,并进行DRG预分组。 2.编码员进行编码质控 编码员从编码、填写病案首页转为编码质控、内容质控;根据当前诊断与手术操作进行DRG模拟分组,提示时间和费用偏离度。 3.院级质控按照依DRG系统进行自动质控 系统自动筛查问题病案首页,质控环节从人工抽查变成信息化自动点评。 声明:以上内容整理自安永EY,仅做行业信息传递、学术交流,如发现有侵犯您知识产权的内容,请与我们取得联系,我们会及时修改或删除。 文章来源:金豆数据,侵权联系可删 |